Leitlinie Lipödem
S2K-Leitlinie AWMF-Registernummer 037-012, Stand Januar 2024
Die neue Leitlinie umfasst 13 Kapitel, die im Folgenden zusammengefasst und kommentiert werden.
1. Ätiopathogenese, Pathophysiologie, Symptom Schmerz
Das Lipödem ist eine schmerzhafte, disproportionale symmetrische Fettgewebsverteilungsstörung der Extremitäten, die fast ausschließlich bei Frauen auftritt. Es betrifft die Hüften, Oberschenkel, Unterschenkel, Schulterregionen, Oberarme oder Unterarme, wobei Kopf, Hals und Stamm nicht betroffen sind. Das Lipödem ist nicht durch Adipositas bedingt, kann aber mit ihr koinzidieren. Orthostatische Stauungen können auftreten, sind aber unabhängig vom Lipödem. Die Erkrankung betrifft Frauen hauptsächlich, während Männer selten betroffen sind. Es gibt Hinweise auf genetische und hormonelle Einflüsse, und eine X-chromosomale oder autosomal-dominante Vererbung wird diskutiert. Morphologisch zeigen Lipödem Patientinnen spezifische Merkmale wie eine dickere Epidermis, geringe Kompressibilität der Subkutis, hypermobile Gelenke und Mikroaneurysmata der Lymphgefäße. Das Lipödem kann zu einer erhöhten Kapillarfragilität, endothelialen Dysfunktion und verändertem transendothelialem Transport führen. Es wurden verschiedene bildgebende und klinische Untersuchungen durchgeführt, um die Merkmale und Eigenschaften des Lipödems zu bestätigen. Keine der Untersuchungen lieferten signifikante Ergebnisse, die eine objektive Diagnose ermöglichen. Die genauen Ursachen und Mechanismen des Lipödems sind noch nicht vollständig verstanden.
Kommentar: keine wesentliche Änderung zur alten Leitlinie
2. Definition, Klinik, Diagnostik und Differenzialdiagnostik
Das Lipödem ist eine Erkrankung, die durch eine disproportional erhöhte Ansammlung von Fettgewebe in den Beinen und/oder Armen gekennzeichnet ist. Typische Symptome sind Druck- und Berührungsschmerz, Spontanschmerz und Schweregefühl.
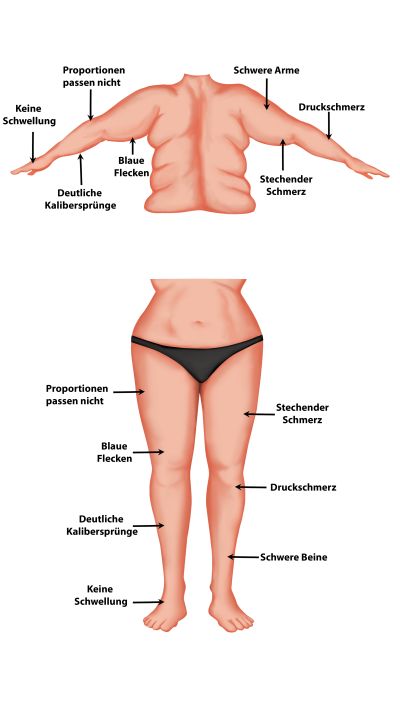
Eine Diagnose setzt voraus, dass die Fettvermehrung in den Beinen disproportional zum Rumpf besteht und Beschwerden im Zusammenhang damit auftreten. Eine disproportionale Fettgewebsvermehrung ohne entsprechende Beschwerden wird nicht als Lipödem diagnostiziert, sondern als Lipohypertrophie.
Das Lipödem betrifft symmetrisch die Extremitäten und tritt ausschließlich an den Beinen und/oder Armen auf. Es gibt verschiedene morphologische Ausprägungen, die jedoch keine Rückschlüsse auf die Symptomatik zulassen. Es wird empfohlen, eine beschreibende Lokalisation der betroffenen Regionen vorzunehmen, da eine numerische Typisierung aufgrund unterschiedlicher Angaben in den Quellen nicht eindeutig ist.
Die folgende Tabelle zeigt die in der Literatur beschriebenen Typisierungen:
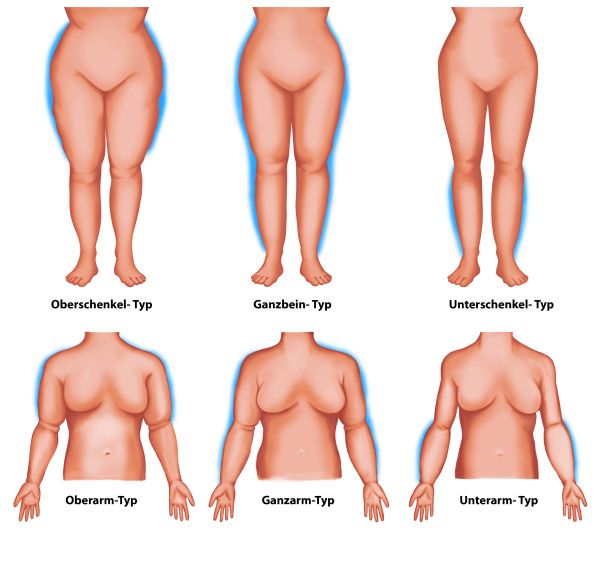
Die morphologische Ausprägung soll beschreibenden Charakter haben und soll nicht im Sinne einer Schweregradeinteilung verstanden werden.
Die in der Literatur bisher gebräuchliche Stadieneinteilung der Morphologie soll nicht als Maß für die Schwere der Krankheit verwendet werden. Eine Stadieneinteilung für die Beschwerden existiert bisher nicht und das Vorhandensein von "knotigem" Fettgewebe sollte nicht zur Diagnosestellung herangezogen werden. Neben den körperlichen Beschwerden können psychische Faktoren wie Gewichtszunahme, Adipositas und negative Körperakzeptanz eine Rolle spielen.
Bei der Diagnose und Verlaufskontrolle werden biometrische Messwerte wie Körpergewicht, Körpergröße, Taillen- und Hüftumfang empfohlen. Zusätzliche Messungen an den betroffenen Extremitäten können zur Therapieplanung und Verlaufskontrolle hinzugezogen werden. Der Lipohypertrophiequotient nach Herpertz kann zur Beschreibung der disproportionalen Fettverteilung verwendet werden. Die empfohlenen biometrischen Messwerte und ihre Grenzwerte sind in den folgenden Tabellen dargestellt:
Es steht keine ausreichende wissenschaftliche Evidenz dafür zur Verfügung, dass ein Lipödem mit einem erhöhten Risiko für die Entwicklung von Adipositas assoziiert ist.
Kommentar: Wichtigste Änderung ist, dass die Verwendung der bisherigen Stadieneinteilung I – III nicht mehr empfohlen wird, da sie sich nur an der Silhouette und nicht am Beschwerdebild orientiert. Trotzdem sollte die Stadieneinteilung mit entsprechendem Vermerk weiterverwendet werden, da sich die ICD-Codierung und die G-BA-Richtlinie noch daran orientiert.

Die Diagnose Lipödem lässt sich für den erfahrenen Arzt bereits durch Anamnese, Inspektion und Palpation stellen. Apparative Diagnostik kann hinzugezogen werden, um andere Diagnosen auszuschließen bzw. zu verifizieren, wie zum Beispiel mittels Ultraschall eine Varicosis (Krampfaderleiden).
Differenzialdiagnosen
Einige Erkrankungen haben ähnliche Symptome wie das Lipödem. Diese gilt es durch gezielte Anamnese, eine genau körperliche Untersuchung und unter Verwendung weiterer Diagnostik auszuschließen. (s.Tab. 1)
| Tabelle 1 mod. n. Meier-Vollrath, Schneider, Schmeller | Geschlecht | Beginn | Lokalisation | Symmetrie | Fettvermehrung | Druckschmerz | Ödem | Füße betroffen | Diät hilfreich | Sonstiges |
|---|---|---|---|---|---|---|---|---|---|---|
| Lipödem | Frauen | Ab Pubertät | Beine Arme | ja | ja | ja | ja | nein | ja | 1,2 |
| Lipohypertrophie | Frauen | Ab Pubertät | Beine Arme Gesäß Bauch | ja | ja | nein | nein | nein | nein | |
| Primäres Lymphödem | Frauen Männer | Ab Säuglingsalter | Meist Bein Arm | nein | nein | nein | ja | ja | nein | 3 |
| Phlebödem | Frauen Männer | Erwachsenenalter | Beine | nein | nein | nein | ja | nein | nein | 4,5 |
| Morbus Dercum | Meist Frauen | Meist nach Menopause | Beine u../o. Arme. Lipome könne jedoch überall auftreten | nein | ja | ja, meist sehr stark | meist ja | meist nein | ja | 6,2,7 |
| Adipositas | Frauen Männer | Ab Säuglingsalter | Gesamter Körper | ja | ja | nein | nein | nein | ja |
3. Epidemiologie
Die vorliegende Textauswahl enthält verschiedene Studien und Publikationen zur Epidemiologie des Lipödems, wobei die meisten älter als 10 Jahre sind. Es gibt keine aktuellen Studien, die den aktuellen Diagnosekriterien entsprechen. Die Prävalenz des Lipödems wird in den zitierten Werken unterschiedlich angegeben.
Eine häufig zitierte Studie stammt von Child et al. (2010), die Patientinnen einer lymphologischen Klinik in London untersuchten. Aufgrund der Untersuchung von 330 Familienmitgliedern wurde eine Prävalenz von 1:72.000 vermutet. Diese Zahl bezieht sich jedoch nur auf die ausgewählte Gruppe dieser Klinik.
Eine andere Studie von Herpertz (1997) identifizierte 15% der Patientinnen, die in einer lymphologischen Rehaklinik aufgenommen wurden, als Lipödem-Patientinnen. Marshall und Schwahn-Schreiber (2008a) beschreiben in ihrer Untersuchung zur Sonomorphologie, dass 8-17% der Patientinnen in einer Spezialpraxis als Lipödem-Betroffene identifiziert wurden.
Weitere Studien von Marshall und Schwahn-Schreiber (2008b, 2011) sowie Fife et al. (2010) geben weitere Informationen zur Definition, Symptomen und Stadien des Lipödems, jedoch werden keine weiteren Angaben zur Epidemiologie gemacht.
Rapprich et al. (2015) führten monozentrische Untersuchungen durch und stellten bei 5% der Patientinnen einer Hausarztpraxis die Diagnose Lipödem fest. Forner-Cordero et al. berichteten retrospektiv von einer Prävalenz von 18,8% zwischen 2005 und 2012 in einer Klinik.
Die Studiendaten in tabellarischer Übersicht:
Insgesamt gibt es begrenzte und ältere Daten zur Epidemiologie des Lipödems. Die genauen Prävalenzzahlen variieren je nach Studie und Patientengruppe. Weitere aktuelle und umfangreichere Forschung ist erforderlich, um ein genaueres Bild über die Verbreitung dieser Erkrankung zu erhalten.
Kommentar: Etwas mehr Studiendaten, aber im wesentlich keine Änderung zur alten Leitlinie.
4. Kompressionstherapie beim Lipödem
Die Kompressionstherapie wird als Teil der Standardbehandlung für das Lipödem empfohlen. Sie zielt darauf ab, Schmerzen und andere subjektive Symptome zu reduzieren. Die Therapie kann mit medizinischen Kompressionsstrümpfen, Kompressionsverbänden und medizinisch adaptiven Kompressionssystemen durchgeführt werden.
Studien haben gezeigt, dass die Kompressionstherapie in Kombination mit Bewegung die Schmerzen und Hämatomneigung bei Lipödem reduzieren kann. Sie kann auch die Ödembildung und -reduktion positiv beeinflussen, wenn das Lipödem mit anderen Ödemen kombiniert ist.
Bei der Auswahl des Kompressionsmaterials sollten das Alter der Patienten, der Zustand der Haut, Muskulatur und des Bindegewebes sowie die Beinform berücksichtigt werden. Eine enge Abstimmung zwischen Patienten, Arzt, Therapeut und Versorger ist wichtig, um die beste Passform und Wirksamkeit der Kompressionsversorgung zu gewährleisten.
Je nach anatomischen Verhältnissen und Gewebeformen können flachgestrickte oder rundgestrickte medizinische Kompressionsstrümpfe verwendet werden. Flachgestrickte Strümpfe bieten eine höhere Stiffness und Biegesteifigkeit, während sich rundgestrickte Strümpfe besser an die Beinform anpassen lassen.
Der Kompressionsdruck sollte an die Lokalisation, den klinischen Befund und die Schwere der Beschwerden angepasst werden. Die niedrigste Kompressionsklasse, die eine ausreichende Symptomlinderung ermöglicht, sollte bevorzugt werden, um die Adhärenz mit der Therapie zu verbessern.
Man unterscheidet vier unterschiedliche Ausführungen:
- Wadenstrumpf (AD)
- Halbschenkelstrumpf (AF)
- Schenkelstrumpf (AG)
- Strumpfhose (AT)
Daneben gibt es Maßanfertigungen für jeden Beintyp, so zum Beispiel Bermuda, Caprihosen oder Leggins.
Im Armbereich stehen Kompressionsstrümpfe mit und ohne Schulterkappe zur Verfügung ebenso mit und ohne Hand- und Fingereinschluss. Fast jedes Körperteil lässt sich mehr oder minder gut „bestrumpfen“.
Kompressionsbestrumpfung gibt es in vier unterschiedlichen Kompressionsklassen, von leichtem Druck in Ruhe (Klasse 1) bis sehr kräftig (Klasse 4). Werden Strümpfe übereinander getragen, so verdoppelt sich auch der Ruhedruck.
Ausführlichere Informationen sowie eine Checkliste für die Konservative Therapie finden Sie im Mitgliederbereich. [SR1]
Bei der Durchführung der Kompressionstherapie sollten die Regeln der sachgerechten Durchführung beachtet werden, einschließlich der Abpolsterung von druckgefährdeten Bereichen und regelmäßiger Hautpflege, um Nebenwirkungen und Risiken zu vermeiden.
Für weitere Informationen zu Risiken und Nebenwirkungen wird auf die Leitlinie Medizinische Kompressionstherapie der Extremitäten verwiesen.
Kommentar: In der alten Leitlinie diente die Kompression vor allem der Ödemreduktion oder -prävention. In der neuen Leitlinie ist die Zielsetzung die Schmerzreduktion.
Der verordnete Arzt sollte dies vorab überprüfen, z.B. durch den Daumendruck in den Unterschenkel (Dellbarkeit). Qualifizierte Ärzte sind Phlebologen (www.phlebology.de ) und Ärzte an Lipödem-Zentren.
Qualifizierte Therapeuten für die manuelle Lymphdrainage finden sich hier : www.dglymph.de .
5. Lipödem und intermittierende pneumatische Kompression (IPK)
Das Kapitel behandelt die Anwendung der intermittierenden pneumatischen Kompressionstherapie (IPK) beim Lipödem. Es wird festgestellt, dass die Datenlage zu diesem Thema begrenzt ist und sich hauptsächlich auf die Anwendung der IPK an den Beinen bezieht. In der klinischen Praxis wird die IPK als unterstützende Maßnahme bei der Komplexen Physikalischen Entstauungstherapie (KPE) eingesetzt und hat sich als wirksam bei der Reduktion von Ödemen, Schmerzen und Kapillarfragilität erwiesen. Die Geräteeinstellung sollte individuell an das Schmerzempfinden der Patienten angepasst werden, und mehrstufige Ganzbein- oder Hosenmanschetten haben sich für die Behandlung der Beine bewährt. Eine Pilotstudie zur Evaluierung der KPE im Lipödem hat eine Volumenreduktion der Extremität und eine Verbesserung der Schmerzsymptomatik gezeigt. Die zusätzliche Anwendung von IPK brachte keine weiteren Verbesserungen im Volumen, kann jedoch Kosten bei der manuellen Lymphdrainage reduzieren und wird als sicher angesehen. Außerdem konnte eine Verringerung der Kapillarfragilität durch KPE und IPK nachgewiesen werden.
Kommentar: Die IPK wurde neu in die Leitlinie aufgenommen.
6. Medikamentöse Therapie
Die medikamentöse Therapie des Lipödems spielt laut den vorliegenden Empfehlungen eine geringe Rolle. Diuretika sollten nicht zur Behandlung des Lipödems eingesetzt werden, obwohl ihr Einsatz bei Lipödem Patientinnen aus internistischen Gründen möglich ist. Es gibt keine systematisch erhobenen Daten oder konkrete Vorschläge zur medikamentösen Therapie des Lipödems. In einigen Übersichtsarbeiten werden beta-adrenerge Agonisten, Kortikosteroide, Flavonoide und Selen als potenzielle Optionen diskutiert, jedoch ohne detaillierte Indikationsstellung oder Dosierung. Eine Therapie mit Diuretika wird kritisch betrachtet aufgrund möglicher negativer Auswirkungen wie Ödem Symptomatik, Kaliummangel und renaler Salz- und Wasserretention.
Für die Schmerztherapie beim Lipödem kann eine medikamentöse Behandlung in Betracht gezogen werden, insbesondere in der initialen Therapiephase oder bei besonderer Befundverschlechterung. Allerdings wird darauf hingewiesen, dass diese Behandlungsmethode in der Regel wenig wirksam ist. Untersuchungen zu wirksamen medikamentösen Schmerztherapien beim Lipödem existieren nicht, doch als mögliche Ursachen der Schmerzen werden Entzündungen und Sauerstoffmangel vermutet.
Es wird empfohlen, Medikamente, die mit Gewichtszunahme und/oder Ödembildung in Verbindung stehen, unter Berücksichtigung des Nutzen-Risiko-Verhältnisses zu verschreiben und mögliche Risiken zu vermeiden.
Kommentar: Das Kapitel wurde neu in die Leitlinie aufgenommen, um klarzustellen, dass die medikamentöse Therapie keinen Stellenwert hat und um der ungeeigneten, aber häufig durchgeführten Therapie mit Diuretika entgegenzuwirken.
7. Physiotherapie des Lipödems
Das Kapitel beschäftigt sich mit der Physiotherapie des Lipödems und verschiedenen Therapiemöglichkeiten zur Schmerzreduktion. Es wird darauf hingewiesen, dass die manuelle Lymphdrainage in Kombination mit anderen Therapietechniken, wie zusätzlicher Lymphdrainage und Bewegung, zur Behandlung von Schmerzen eingesetzt werden kann. Die manuelle Lymphdrainage hat nachgewiesene Effekte auf die Schmerztoleranz und -schwelle. Die Anwendung der Vibrationsplatte kann ebenfalls zur Erhöhung der Druckschmerzschwelle beitragen.
Es gibt keine ausreichende Evidenz für die alleinige Anwendung der Manuellen Lymphdrainage beim Lipödem. Studien haben jedoch gezeigt, dass die Kombination von Manueller Lymphdrainage mit anderen Therapietechniken, wie der Komplexen Physikalischen Entstauungstherapie (KPE) und Übungsprogrammen, signifikante Verbesserungen in Bezug auf Schmerzreduktion und Volumenreduktion erzielen kann.
Das aerobe Training, Dehnung und moderates Krafttraining haben ebenfalls positive Auswirkungen auf die Schmerzreduktion beim Lipödem gezeigt. Studien haben gezeigt, dass Bewegung Entzündungen im Fettgewebe reduziert und depressive Episoden mildert. Es wurden auch positive Effekte der Massage-Therapie auf Schlaf und Schmerzreduktion in anderen Schmerzsyndromen wie Fibromyalgie, Verbrennungen und Migräne festgestellt.
Es sollte jedoch beachtet werden, dass es im Zusammenhang mit dem Lipödem keine spezifischen vergleichenden Studien zu diesen Therapiemethoden gibt. Dennoch deuten die vorliegenden Informationen darauf hin, dass eine Kombination von verschiedenen Therapietechniken, einschließlich Manueller Lymphdrainage, Bewegung und Massage, zur Schmerzreduktion und Verbesserung der Lebensqualität bei Lipödem Patientinnen beitragen kann. Weitere Forschung ist erforderlich, um die Effektivität verschiedener Therapien zu bestätigen und neue Ansätze zu entwickeln.
Kommentar: Die physikalische Therapie ist weiterhin eine wichtige Säule in der Lipödem-Therapie. Allerdings wurde die MLD schon deutlich herabgestuft auf eine „kann“-Empfehlung, wenn die Kompression nicht toleriert wird oder nicht ausreichend wirksam ist. Und sie ist eine „sollte“-Empfehlung bei der Verbesserung der Lebensqualität.
8. Psychosoziale Therapie
Das Kapitel behandelt psychosoziale Aspekte in Bezug auf Lipödem und Adipositas. Es wird darauf hingewiesen, dass psychosoziale Faktoren in die Diagnostik und Therapie des Lipödems einbezogen werden sollten. Frauen mit Lipödem leiden oft unter psychischen Störungen wie Depression, Essstörungen und posttraumatischen Symptomen. Studien zeigen, dass Lipödem Patientinnen signifikant höhere physische, emotionale und soziale Beeinträchtigungen im Vergleich zur Normalbevölkerung haben. Psychosoziale Belastungen und Störungen können auch das Schmerzerleben beeinflussen. Adipositas ist häufig mit Lipödem verbunden und kann zu weiteren psychischen Belastungen führen. Es besteht ein Zusammenhang zwischen psychischer Belastung, Schmerzwahrnehmung und chronischem Schmerz. Die Informationen über die Krankheit haben Einfluss auf das Schmerzerleben und das Arzt-Patientinnen-Verhältnis. Psychosoziale Therapieansätze wie Patientenschulung und der Abbau von katastrophisierenden Gedanken können zur Schmerzlinderung beitragen.
Kommentar: Das Kapitel wurde neu in die Leitlinie aufgenommen.
9. Selbstmanagement
Das Kapitel behandelt das Thema Selbstmanagement im Kontext der Gesundheitskompetenz. Empfehlungen betonen die Bedeutung effektiven Selbstmanagements, das die Patientinnen zur aktiven Rolle ermutigt und die Erhöhung der Selbstwirksamkeit fördert. Unterstützung und positive Verstärkung seitens der Behandler spielen eine wichtige Rolle. Es wird auch definiert, dass Selbstmanagement die Fähigkeit Betroffener beinhaltet, ihr eigenes Leben und ihre Entwicklung selbst in die Hand zu nehmen. Es umfasst Aspekte wie Motivation, Zielsetzung, Planung, Zeitmanagement, Organisation und Feedback. Selbstmanagement wird von ähnlichen Konzepten wie Gesundheitskompetenz und Empowerment abgegrenzt. Die alleinige Informationsvermittlung ohne Einbezug von Selbstmanagement-Strategien ist nicht effektiv. Es wird betont, dass wissenschaftlich fundierte Informationen über die Erkrankung wesentlich sind, um ein erfolgreiches Selbstmanagement aufzubauen, während Fehlinformationen zu einer Verschlechterung des Erkrankungsverlaufs führen können. Problemlösestrategien und die Erhöhung der Selbstwirksamkeit spielen eine zentrale Rolle bei Selbstmanagement-Ansätzen. Sowohl Behandler als auch Patientinnen können Maßnahmen ergreifen, um Selbstmanagement zu fördern. Es wird darauf hingewiesen, dass die Motivation und das Vertrauen in die eigenen Fähigkeiten entscheidend für Verhaltensänderungen im Sinne des Selbstmanagements sind. Selbstmanagement-Programme können bei chronischen Erkrankungen zur Verbesserung des Gesundheitszustands und der Lebensqualität beitragen. Es wird darauf hingewiesen, dass spezifische Angebote für die Erkrankung Lipödem noch begrenzt sind.
Kommentar: Das Kapitel wurde neu aufgenommen. Eine wichtige Rolle spielen hier auch die Selbsthilfe-Gruppen.
10. Psychotherapie
Psychische Erkrankungen + Lipödem
Am 22.01.2024 wurde die neue Leitlinie Lipödem veröffentlicht. Im Rahmen dessen gibt es auch eine Aktualisierung und Erneuerung im Bereich der Psychosozialen Therapie.[1]
[1] Quelle: https://register.awmf.org/assets/guidelines/037-012l_S2k_Lipoedem_2024-01.pdf S. 57 ff
Hinsichtlich der Säulen der Behandlung des Lipödems soll daher nun auch der psychosoziale Bereich in den Fokus der Aufmerksamkeit und in eine umfassende Behandlung integriert werden.
Die neue Leitlinie besagt, dass psychische Erkrankungen und die Symptome einen Einfluss auf die Lebensqualität von Lipödempatienten:innen hat. Hierzu sollen zukünftig auch entsprechende psychische Diagnosen (z.B. Depressions – und Angsterkrankungen, Essstörungen o.ä.) abgefragt bzw. ggfls. weitere Behandlungsoptionen eingeleitet werden.
Deutlich wird jedoch auch, dass das Lipödem nicht die Ursache psychischer Beschwerden sind, sondern vielmehr diese sich dadurch verschlechtern können. (vgl. Czerwinska et. al. 2021; Erbacher and Bertsch 2020)
Psychische Belastungen und chronischer Schmerz:
Bei zahlreichen „Schmerzerkrankungen“ ist ein Zusammenhang zwischen psychischer Belastung und Schmerzwahrnehmung bereits gut beschrieben (Baerwald et al. 2019; Bischoff et al. 2016; Linsmayer et al. 2019; Tegethoff et al. 2015; Viana et al. 2018; AWMF – S – 2 Leitlinie S. 59 ff).
Bei lipödemerkrankten Frauen spielen nicht selten körperliche und psychische Faktoren eine bedeutsame Rolle. Daher ist es um so bedeutsamer, in der Behandlung des Lipödems auch entsprechende Faktoren psychischer Belastungen zu analysieren und in die Behandlung zu integrieren.
Hilfestellung für die Praxis: Psychosoziale Therapieansätze
Natürlich stellen sich viele Behandler:innen aber auch Betroffene nun die Frage, was Sie tun können, damit es zu einer Schmerzlinderung kommen kann.
Hierzu gibt es folgende Hinweise in der Leitlinie:
- Dekatastrophisierung
- Abbau der Angst vor Schmerzen und Bewegung
- Vermittlung von Kontrolle und Sicherheit in Bezug auf die Schmerzen und deren Verlauf
- Behandlung von (schmerzassoziierten) Depressionen
- Fokussierung lebensqualitäterhöhender Inhalte (weg von dem Fokus des Schmerzes)
- Erwartung einer Schmerzlinderung
Hierzu gibt es natürlich unterschiedliche Hilfestellungen und Empfehlungen werden u.a. für die Kognitive Verhaltenstherapie, aber auch Acceptance and Committment Therapie (CBT) sowie EMDR (Eye Movement Desensitization and Reprocessing) ausgesprochen.
Die Leitlinie empfiehlt entsprechende Ansätze in die Behandlung beim Lipödem zu integrieren. Doch in der Praxis ist das derzeit noch nicht so einfach zu finden und muss erst noch auf – und ausgebaut werden.
Nun aber einmal ganz konkret:
Wo finde ich Hilfe, wenn ich unter einer psychischen Erkrankung leide?
Über das derzeitige kassenärztliche System stehen Patienten:Innen derzeit drei unterschiedliche psychotherapeutische Verfahren zur Verfügung, die von der Krankenkasse bezahlt werden. Dazu zählen folgende Verfahren:
- Verhaltenstherapie
- Tiefenfundierte Therapie
- Neu seit dem 1. Juli 2020 auch die systemische Therapie.
In einer Verhaltenstherapie werden Ansätze der CBT häufiger zu finden zu sein. EMDR kann in allen Verfahren eingesetzt werden, sofern der Psychotherapeut/ die Psychotherapeutin entsprechend ausgebildet ist.
(!) Ehrlicherweise müssen wir jedoch sagen, dass aktuelle viele Patienten:innen, die an einer psychischen Erkrankung leiden und eine Psychotherapie absolvieren möchten, 5 Monate und länger auf einen entsprechenden Psychotherapieplatz warten. Das soll jedoch nicht entmutigen, sondern ganz im Gegenteil:
Versicherte können sich direkt an Therapeutinnen oder Therapeuten oder an die Terminservicestelle (TSS) der jeweiligen Kassenärztlichen Vereinigung wenden, die unter der bundesweit einheitlichen Telefonnummer 116117 täglich rund um die Uhr telefonisch erreichbar sein müssen sowie zusätzlich auch digital über die Internetseite www.116117.de oder über die App 116117.app verfügbar sind und nach einem sogenannten Erstgespräch fragen. [1]
Ob sich dann eine Psychotherapie direkt anschließen kann, ist jedoch ungewiss.
Manchmal können auch die eigenen Krankenkassen Auskunft darüber geben, ob sie einen freien Therapieplatz finden/ zur Verfügung stellen können. Meistens haben Krankenkassen auch entsprechende Informationen auf ihrer Website.
Informationen zu den unterschiedlichen Psychotherapieverfahren finden Sie auf der Seite des Gemeinsamen Bundesausschusses:
https://www.g-ba.de/themen/psychotherapie/
11. Ernährung und Gewichtsmanagement
Das Kapitel behandelt Empfehlungen und Erkenntnisse bezüglich der Ernährung und dem Gewichtsmanagement bei Lipödem. Hier sind die wichtigsten Punkte der Zusammenfassung:
- Die Aufklärung über die negativen Auswirkungen von Adipositas auf das Lipödem und die Bedeutung einer gesunden Ernährung und eines aktiven Lebensstils wird empfohlen.
- Patientinnen mit Lipödem und Übergewicht sollen darüber informiert werden, dass Gewichtsreduktion auch das Beinvolumen reduzieren kann.
- Ernährung und Gewichtsmanagement sind wichtig, um Mobilität, Funktionalität und das Fortschreiten der Krankheit zu beeinflussen.
- Die Therapie von Übergewicht und Adipositas sollte in das Gesamtkonzept der Lipödem Therapie einbezogen werden.
- Eine Gewichtsreduktion bei Adipositas erfordert eine Kombination aus Ernährung, Bewegung und möglicherweise verhaltenstherapeutischen Maßnahmen.
- Adäquate Proteinversorgung ist wichtig, um den Verlust von Muskelmasse während der Gewichtsreduktion zu minimieren.
- Kurzfristige Diäten sollten vermieden werden, stattdessen wird eine langfristige Umstellung auf eine individuell angepasste, gesunde Ernährungsweise empfohlen.
- Die Aufklärung über das Krankheitsbild und die Bedeutung eines gesunden Lebensstils soll frühzeitig erfolgen, um frustrane Diätversuche und Essstörungen zu vermeiden.
- Die Ernährungsgewohnheiten können den Blutzucker- und Insulinspiegel sowie lipogene und inflammatorische Prozesse beeinflussen.
Das Kapitel behandelt außerdem spezielle Ernährungsformen für Menschen mit Lipödem. Es werden verschiedene Ernährungsansätze diskutiert, die darauf abzielen, entzündliche Prozesse zu reduzieren und Symptome zu lindern.
- Eine mediterrane Ernährung mit antiinflammatorischen Eigenschaften wird empfohlen, ebenso wie eine ketogene Ernährung, die sowohl gewichtsreduzierende als auch entzündungshemmende Effekte haben kann.
- Es gibt Fallberichte und Studien, die positive Ergebnisse durch diese Ernährungsweisen für Lipödem Patienten zeigen, wie eine Verringerung des Fettgewebes, Verbesserungen der Lebensqualität, Schmerzreduktion und eine Steigerung der körperlichen Fähigkeiten.
- Die ketogene Ernährung wird als vielversprechende Therapieform beim Lipödem angesehen und soll weiter erforscht werden.
- Studien weisen auch darauf hin, dass eine ketogene Ernährung die Inflammation effektiver bekämpfen oder vermeiden kann.
- Weitere Untersuchungen zeigen positive Effekte einer Low-Carb-High-Fat-Ernährung auf die Körperzusammensetzung und Lebensqualität von Lipödem Patientinnen.
- Es gibt auch Hinweise darauf, dass eine ketogene Ernährung Schmerzen reduzieren kann.
Allerdings ist die Anzahl der Studien noch begrenzt, und weitere Forschung ist erforderlich, um die Effektivität und Sicherheit dieser Ernährungsansätze bei Lipödem zu bestätigen.
Kommentar: Das Kapitel wurde neu aufgenommen, da es dazu mittlerweile eine Reihe von neueren Studien gibt.
12. Bariatrische Therapie
Das Kapitel beschäftigt sich mit dem Stellenwert der bariatrischen Therapie bei der Behandlung von Patientinnen mit Lipödem. Die Empfehlungen legen nahe, dass die Entscheidung für einen bariatrischen Eingriff gemäß der S3-Leitlinie "Chirurgische Therapie der Adipositas und metabolischen Erkrankungen" getroffen werden sollte. Dabei sollte die Waist-Height-Ratio berücksichtigt werden, da der alleinige Body-Mass-Index (BMI) bei deutlicher Disproportion möglicherweise keine aussagekräftigen Ergebnisse liefert.
Bei Patientinnen mit Lipödem und einem BMI von ≥40 kg/m2 sollte eine bariatrische Operation zur Gewichtsabnahme und Verminderung des Beinvolumens in Betracht gezogen werden. Bei einem BMI von ≥35 kg/m2 bis <40 kg/m2 und mindestens einer weiteren Adipositas-assoziierten Erkrankung kann ebenfalls ein bariatrischer Eingriff zur Gewichtsreduktion und Beinvolumenreduktion erwogen werden. Es sollte dabei auch die WHtR herangezogen werden.
Die verfügbare Datenlage zur bariatrischen Therapie beim Lipödem ist begrenzt. Es gibt jedoch Metaanalysen, die einen signifikanten und anhaltenden Vorteil der bariatrischen Chirurgie im Vergleich zur konservativen Therapie hinsichtlich Gewichtsverlust, Remission von Typ-2-Diabetes und Verbesserung der Lebensqualität zeigen. Nebenwirkungen wie Eisenmangelanämie und Reoperationen wurden ebenfalls dokumentiert.
Langzeitdaten aus randomisierten Studien zur bariatrischen Chirurgie beim Lipödem fehlen, aber Langzeitdaten aus einer großen prospektiven Kohortenstudie deuten auf einen fortbestehenden Vorteil der bariatrischen Chirurgie hin. Es wird auch darauf hingewiesen, dass bei der Bewertung eines bariatrischen Eingriffs die disproportionale Verteilung bei Patientinnen mit Lipödem und das möglicherweise verringerte metabolische Risiko berücksichtigt werden sollten.
Es gibt keine randomisiert kontrollierten Studien zur bariatrischen Chirurgie bei Patientinnen mit Lipödem, aber eine retrospektive Kohortenstudie zeigt, dass Patientinnen mit Lipödem nach bariatrischer Chirurgie einen ähnlichen Gewichtsverlust wie übergewichtige Kontrollen erreichen können. Es wird jedoch darauf hingewiesen, dass einige Fallberichte auf Limitationen der bariatrischen Chirurgie mit gleichbleibendem Beinvolumen trotz Gewichtsverlust hinweisen.
Die vorliegende Evidenz wird in verschiedenen Leitlinien zusammengefasst und bewertet, wobei ein Body-Mass-Index von 40 kg/m2 als Indikation für eine bariatrische Chirurgie unabhängig von Begleiterkrankungen empfohlen wird. Bei einem BMI von ≥35 kg/m2 bis <40 kg/m2 wird eine Indikation zur bariatrischen Chirurgie in Anwesenheit von Adipositas-assoziierter Begleiterkrankungen gesehen.
Es gibt begrenzte Daten zur Symptomatik des Lipödems nach bariatrischer Chirurgie, die auf eine Schmerzpersistenz trotz guter Gewichtsabnahme hinweisen.
Es liegen keine Daten zur Art der bariatrischen Operation vor, sodass keine Empfehlung in Bezug darauf gegeben werden kann.
Kommentar: Das Kapitel wurde neu in die Leitlinie aufgenommen, da viele Betroffene auch unter einer Adipositas leiden und hier ein Leitlinien-gerechte Empfehlung bisher fehlte. Es fehlen Empfehlung zur Reduktion überschüssiger Haut. Dazu sei aber auf die Leitlinie zur Adipositas verwiesen.
13. Operative Therapie des Lipödems
Die operative Therapie des Lipödems besteht hauptsächlich aus der Liposuktion, einer Fettabsaugung, die zur nachhaltigen Reduktion des Unterhautfettgewebes eingesetzt wird. Die Leitlinien empfehlen die Liposuktion bei Lipödemen an den Beinen und Armen, wenn konservative Therapien keine Besserung bringen oder Komplikationen wie Schmerzen, Mobilitätseinschränkungen oder Folgeerkrankungen auftreten. Die Indikation soll sich nicht mehr an der herkömmlichen Stadieneinteilung orientieren, sondern an den Symptomen, vor allem an den Schmerzen, da es keine Korrelation zwischen der Schwere der Symptomatik und der bisherigen Stadieneinteilung gibt. Die Technik sollte gewebe- und lymphgefäßschonend sein und kann unter örtlicher Betäubung mit Tumeszenz-Lokalanästhesie oder Vollnarkose durchgeführt werden. Die empfohlenen Methoden sind die Liposuktion mit vibrierenden Kanülen (PAL = power assisted liposuction) oder die Wasserstrahl-Methode (WAL = waterjet assisted liposuction). Eine präoperative Entstauungstherapie wird nur bei klinischem Ödem Nachweis empfohlen. Nach der Liposuktion sollte eine physikalische Entstauungstherapie durchgeführt werden, und die Patientinnen sollten weiterhin konservativ behandelt werden. Die Liposuktion kann Schmerzen lindern, die Lebensqualität verbessern und andere Beschwerden wie Hautschäden und Bewegungseinschränkungen reduzieren. Die Erfolgsquote der Liposuktion ist hoch, während die Komplikationsrate relativ niedrig ist.
Kommentar: Keine wesentliche Änderung gegenüber der alten Leitlinie. Wichtig ist die Betonung darauf, dass die Liposuktion für alle Stadien empfohlen wird und dass die Indikation außer in der Verbesserung der Mobilität vor allem in der Beschwerdereduktion liegt. Empfehlungen zur Technik und Vorgehensweise wurden spezifiziert. Neu aufgenommen wurde auch die Bewertung der Risiken nach den Studiendaten.
Weitergehende Informationen zu den verschiedenen Methoden der operativen Therapie:
WAL
Die Wasserstrahl Assistierte Liposuktion wurde entwickelt, um den Prozess der Fettabsaugung möglichst schonend zu gestalten.
Durch einen sprayförmigen Wasserstrahl wird die Extrazelluläre Matrix um die Fettzellen herum gelockert und damit eine schonendere Absaugung der Adipozyten (Fettzellen) ermöglicht (Man et Meyer 2007).
Die WAL Liposuktion eignet sich sehr gut für die operative Lipodekompression bei Lipödem und wird als Methode der Wahl von vielen Operateuren eingesetzt.
Die PAL-Technik zur Liposuktion
Als Power Assistet Liposuction (PAL) bezeichnet man die Liposuktion mit stumpfen vibrierenden Kanülen in Tumeszenz-Lokalanästhesie. Dabei wird zunächst die Tumeszenz-Lösung, es handelt sich im Wesentlichen um ein verdünntes lokales Betäubungsmittel, in das zu entfernende Gewebe eingespritzt. Das geschieht langsam und schmerzarm, bei Bedarf unter einer Beruhigungsspritze oder Dämmerschlaf. Nach einer Einwirkzeit kann mit einer Motor-betriebenen vibrierenden Kanüle (daher „Power“) das Fett abgesaugt werden. Die Vibration verhindert dabei das Ansaugen an anderen Gewebsstrukturen und somit deren Verletzung. In Studien konnte nachgewiesen werden, daß mit dieser Methode sehr gewebeschonend und insbesondere Lymphgefäß-schonend operiert werden kann. Ausserdem wurden die ersten Studien zur Wirksamkeit der Liposuktion beim Lipödem mit dieser Methode durchgeführt.
Die Tumeszenz-Lokalanästhesie
Die Tumeszenz-Lokalanästhesie (TLA) ist ein Verfahren zur Regionalanästhesie der Haut und des Fettgewebes und eigentlich keine eigenständige Operationstechnik. Bei diesem Verfahren wird eine große Menge an Flüssigkeit mit einem örtlichen Betäubungsmittel, meist Lidocain, angereichert und in den Zielbereich infiltriert. Dabei wird so viel Tumeneszenz-Flüssigkeit in das abzusaugende Gebiet eingegeben, bis das Gewebe vollständig mit Flüssigkeit gesättigt ist und das Gewebe keine weitere Flüssigkeit mehr aufnehmen kann. Der zu operierende Bereich ist im Anschluss prall angeschwollen.
Die großflächig eingesetzte TLA ersetzt dabei eine Vollnarkose.
Aufgrund des Wirkspektrums des Lokalanästhetikums und den möglichen Nebenwirkungen sollten Volumina von mehr als 5 Litern nur in dafür geeigneten Operationszentren mit Möglichkeiten zu kontinuierlicher Überwachung der Vitalparameter (Kreislauf, Atmung etc.) erfolgen.
Es ist wichtig, sich umfassend zu informieren, die eigenen Ziele zu klären und mit dem potentiellen Operateur / der Operateurin alles zu klären.
Hierbei können die folgende Fragen eine Orientierung bieten.
-> Fragen Liposuktion (PDF)
Narkose
Es kommen verschiedene Formen der Narkose und Schmerzausschaltung zum Einsatz.
In der Tumeszenzlösung befindet sich meist ein lokales Anästhetikum, welches eine Schmerzausschaltung vor Ort im Gewebe ermöglicht. Dadurch ist grundsätzlich eine Fettabsaugung ohne Narkose möglich.
Bei ausgedehnten Fettabsaugungen, die bei der Lipödembehandlung zur Anwendung kommen wird meist eine Analgosedierung oder Vollnarkose (zusätzlich) angewendet. Hierbei wird die Patientin entweder in einen schmerzfreien Dämmerschlaf versetzt (Analgosedierung) oder eine vollständige Narkose durchgeführt. Dies ermöglicht größere Eingriffe und Liposuktion mit einem höheren Absaugvolumen.
Aufklärung
Grundsätzlich sollte mit ausreichendem Zeitabstand vor einer Liposuktion eine ausführliche und schriftlich dokumentierte Aufklärung durch den Operateur erfolgen. Dabei ist über den Verlauf der Operation und der Zeit danach, über das zu erwartende Ergebnis und die Risiken aufzuklären.
Mit der Größe und dem Absaugvolumen nimmt auch das Risiko für Komplikationen zu. Daher ist vorab der Behandlungsplan mit eventuell mehreren Sitzungen Bestandteil der Aufklärung.
Die Nachsorge
Grundsätzlich ist den Empfehlungen des Operateurs zu folgen. Dieser sollte vorab einen Nachsorgeplan und ein Merkblatt über Verhaltensempfehlungen vorlegen.
In der Regel erfolgen Nachuntersuchungen am 1.-3. postoperativen Tag, nach 4-6 Wochen und eine Abschlussuntersuchung nach 6 – 12 Monaten.
In den ersten postoperativen Tagen ist auf Entzündungs- und Thrombosezeichen zu achten.
Die Dauer der postoperativen Kompression hängt von der Schwellungsneigung ab. In der Regel werden mindestens 4 Wochen bis zum Verschwinden der Hämatome empfohlen. Bei anhaltender Schwellungsneigung solange diese besteht. Bei fortgeschrittenen Stadien, Übergewicht und älteren Patientinnen kann sie dauerhaft erforderlich bleiben.
Unmittelbar nach der Liposuktion wird empfohlen , die Kompression für 3 bis 8 Tage auch nachts zu tragen.
Ausserdem wird zusätzlich eine manuelle Lymphdrainage 2x pro Woche für 3 Wochen empfohlen. Bei anhaltender Schwellungsneigung auch länger. Mit der Lymphdrainage kann am 1. bis 4.Tag nach der Liposuktion begonnen werden.
Das Auftreten mehrerer Erkrankungen beim Lipödem/ Komorbidität
Schilddüsenerkrankung
Sehr häufig geht die Lipödemerkrankung mit einer Schilddrüsenfunktionsstörung einher. Wurde eine Lipödem-Erkrankung festgestellt, ist es immer zu empfehlen auch die Schilddrüse untersuchen zu lassen. Sehr häufig treten diese Störungen mit ganz untypischen Symptomen wie Müdigkeit, Aggressivität, Schlafstörungen auf. Wichtig ist immer eine ganzheitliche Sicht auf die Problematik und eine Ursachenforschung. Zunächst sollten hier eine Reguläre Untersuchung durch den Hausarzt mit Bestimmung von Blutwerten erfolgen. Bei Auffälligkeiten ist eine weiterführende Untersuchung mit Ultraschall und ggf. die Szintigrafie der Schilddrüse zu empfehlen.
Auch eine Autoimmunerkrankung der Schilddrüse (Hashimoto-Tyroiditis) wird häufig bei Lipödem Patientinnen diagnostiziert.
Orthopädische Begleiterkrankungen
Bei einer deutlichen Volumenzunahme im Bereich der unteren Extremität bilden sich zunehmend Wülste an den Innenseiten der Oberschenkel. Hier kommt es immer wieder zu Hautmazerationen (Aufscheuern der Haut) und im Weiteren dann zu einer Fehlstellung der Bein-Achsen. Durch die Volumenzunahme kommt es auch zu einer vermehrten Gewichtsbelastung der Gelenke. Hiermit einhergehend treten Störung des Gangbildes mit Fehlbelastung der benachbarten Gelenke auf. Dies führt zu einem Verschleiß der dann zu einer Gonarthrose (Abnutzung des Kniegelenkes) mit zunehmenden Schmerzen führen kann. Auch die Hüftgelenke können betroffen sein.
In diesem Zusammenhang werden dann häufig operative Maßnahmen (Knie- oder Hüftgelenkersatz) nötig, die aufgrund des vorliegenden Lipödem´s zu einem erhöhten Peri operativen Risiko führen. Durch diese Operationen wird auch die Beinachse nur bedingt verbessert.
Adipositas
Die Adipositas tritt häufig kombiniert mit einem Lipödem auf, das kann die Diagnose erschweren und ist daher eine der häufigsten Fehl- oder Differenzialdiagnosen.
Sie beeinflusst das Beschwerdebild und den Verlauf des Lipödems ungünstig und sollte daher gemäß der Leitlinie Adipositas behandelt werden. Umgekehrt kann es durch die zunehmende Bewegungseinschränkung aufgrund der Schmerzen beim Lipödem zu einer Gewichtszunahme kommen.
Bei der Adipositas kommt es zu einer Zunahme des zentralen Fettdepots (häufig Bauchfett). Diese kann durch sportliche Betätigung und diätische Maßnahmen gut beeinflusst werden. Dies trifft für das Lipödem nicht zu. Eine alleinige Diagnose der Adipositas. z.B. über den BMI ist fehlerhaft.
Insbesondere in differentialdiagnostisch schwierigen Fällen (Adipositas versus Lipödem) können z.B. Verlaufsparameter bei fehlender Volumenabnahme der Extremitäten trotz Reduktion des Gesamtgewichts und des Stammfetts hilfreich für die Diagnosestellung des Lipödems sein (Dutch Society for Dermato- logy 2014).
Psychische Erkrankungen
Ein Lipödem kann auch mit psychischen Belastungen einhergehen. Die Praxis zeigt, dass Depressionen und/oder Angsterkrankungen sowie Essstörungen (Magersucht, Bulimie, BingeEating – Erkrankung) und auch Selbstwertthematiken vorliegen können, die mit dem Verlauf einer Lipödemerkrankung einhergehen und durch das Lipödem begünstig werden können. Valide Zahlen über ein gleichzeitiges Auftreten zwischen einem Lipödem und eine psychische Erkrankung liegen derzeit – sicherlich auch auf Grund der Komplexität der Thematik – nicht vor. Wie und wo sich betroffene Hilfe suchen können, wird unter Punkt 6 eruiert.
Neben der Einschränkung der Lebensqualität gehen oftmals auch die seelischen Folgen nicht spurlos bei betroffenen Frauen vorüber.
Insbesondere dann, wenn ein langer Leidensweg besteht und bestand.
Es gibt die Möglichkeit eine ambulant (oder aber auch stationäre) Psychotherapie zu absolvieren.
Im ambulanten Sektor stehen hier unterschiedliche Verfahren zur Verfügung:
- Verhaltenstherapie
- Tiefenfundierte Therapie
- Neu seit dem 1. Juli 2020 auch die systemische Therapie.
Im Rahmen der gesetzlichen Krankenversicherung (GKV) besteht daher aber aktuell für Versicherte ein Anspruch auf Kostenübernahme für die psychoanalytisch begründeten Verfahren und die Verhaltenstherapie. Für die systemische The
Weitere Informationen kann Ihnen die Krankenkasse oder die Kassenärztliche Vereinigung geben. Auch hier können Sie sich nach freien Plätzen erkunden.
Informationen zu den unterschiedlichen Psychotherapieverfahren finden Sie auf der Seite des Gemeinsamen Bundesausschusses:
https://www.g-ba.de/themen/psychotherapie/
Ernährung
Die Ernährung hat einen erheblichen Einfluss auf das Lipödem, auch wenn die betroffenen Fettzellen sich nicht durch Diät oder Sport beseitigen lassen.
Durch eine sogenannte ketogene Ernährung, lassen sich gute Resultate erzielen.
Hierdurch werden die meisten sogenannten B-Symptome des Lipödems deutlich reduziert oder gar beseitigt (siehe oben).
Da es sich beim Lipödem um eine chronisch-progrediente Erkrankung handelt, wird eine dauerhafte Ernährungsumstellung notwendig sein. Forschungsergebnisse liegen hierüber jedoch noch nicht vor.
Bewegungsverhalten
Jede Form von Bewegung ist gut und hilfreich. Je mehr Spaß bei der Bewegung empfunden werden, desto höher ist die Chance, dass diese Aktivität auch durchgeführt und langfristig in den Alltag integriert werden.
Besonders empfehlenswert sind zyklische Sportarten (z.b. Walken) oder aber auch Wassersportarten, wie z.b. Wassergymnastik und/oder Aquacycling.
Bei den Wassersportarten sollte man sich senkrecht im Wasser bewegen, um die besonderen Effekte zu nutzen:
- Der Wasserdruck ist in der Tiefe hoch und nimmt zur Wasseroberfläche ab. Das bewirkt einen Effekt wie bei einer Lymphdrainage
- Durch die Bewegung und das Wasser ergibt sich ein Massageeffekt, der sich günstig auf das Bindegewebe und den Lymphfluss auswirkt.
- Das Wasser trägt das Körpergewicht und lastet nicht auf den Gelenken. Das ist besonders bei Übergewicht von Nutzen.
- Der beste Effekt bei Übergewicht: die Fettverbrennung wird um den Faktor 3 gesteigert. Das hat mit der Verschiebung von Blut von der unteren in die obere Körperhälfte zu tun. Es ist also die effektivste Sportart, um abzunehmen.
Zertifizierte Kurse werden häufig von den Krankenkassen unterstützt. Hier lohnt es sich nachzufragen.
Wer selber eine Wassersportgruppe gründen und leiten möchte kann sich hier ausbilden lassen: https://afc.aqua-fitness.club
Wir wissen aber, dass man die Beschwerden deutlich reduzieren kann. Es ist mitunter ein langer Weg, welcher sich aber zu gehen lohnt.
Als Empfehlung gilt: Sport immer in der Flachstrickkompressionshose zu absolvieren – natürlich nicht bei Wassersportarten.
Leitlinie Lipödem
S2K-Leitlinie AWMF-Registernummer 037-012, Stand Januar 2024
Die neue Leitlinie umfasst 13 Kapitel, die im Folgenden zusammengefasst und kommentiert werden.
1. Ätiopathogenese, Pathophysiologie, Symptom Schmerz
Das Lipödem ist eine schmerzhafte, disproportionale symmetrische Fettgewebsverteilungsstörung der Extremitäten, die fast ausschließlich bei Frauen auftritt. Es betrifft die Hüften, Oberschenkel, Unterschenkel, Schulterregionen, Oberarme oder Unterarme, wobei Kopf, Hals und Stamm nicht betroffen sind. Das Lipödem ist nicht durch Adipositas bedingt, kann aber mit ihr koinzidieren. Orthostatische Stauungen können auftreten, sind aber unabhängig vom Lipödem. Die Erkrankung betrifft Frauen hauptsächlich, während Männer selten betroffen sind. Es gibt Hinweise auf genetische und hormonelle Einflüsse, und eine X-chromosomale oder autosomal-dominante Vererbung wird diskutiert. Morphologisch zeigen Lipödem Patientinnen spezifische Merkmale wie eine dickere Epidermis, geringe Kompressibilität der Subkutis, hypermobile Gelenke und Mikroaneurysmata der Lymphgefäße. Das Lipödem kann zu einer erhöhten Kapillarfragilität, endothelialen Dysfunktion und verändertem transendothelialem Transport führen. Es wurden verschiedene bildgebende und klinische Untersuchungen durchgeführt, um die Merkmale und Eigenschaften des Lipödems zu bestätigen. Keine der Untersuchungen lieferten signifikante Ergebnisse, die eine objektive Diagnose ermöglichen. Die genauen Ursachen und Mechanismen des Lipödems sind noch nicht vollständig verstanden.
Kommentar: keine wesentliche Änderung zur alten Leitlinie
2. Definition, Klinik, Diagnostik und Differenzialdiagnostik
Das Lipödem ist eine Erkrankung, die durch eine disproportional erhöhte Ansammlung von Fettgewebe in den Beinen und/oder Armen gekennzeichnet ist. Typische Symptome sind Druck- und Berührungsschmerz, Spontanschmerz und Schweregefühl. Eine Diagnose setzt voraus, dass die Fettvermehrung in den Beinen disproportional zum Rumpf besteht und Beschwerden im Zusammenhang damit auftreten. Eine disproportionale Fettgewebsvermehrung ohne entsprechende Beschwerden wird nicht als Lipödem diagnostiziert, sondern als Lipohypertrophie.
Das Lipödem betrifft symmetrisch die Extremitäten und tritt ausschließlich an den Beinen und/oder Armen auf. Es gibt verschiedene morphologische Ausprägungen, die jedoch keine Rückschlüsse auf die Symptomatik zulassen. Es wird empfohlen, eine beschreibende Lokalisation der betroffenen Regionen vorzunehmen, da eine numerische Typisierung aufgrund unterschiedlicher Angaben in den Quellen nicht eindeutig ist. Die folgende Tabelle zeigt die in der Literatur beschriebenen Typisierungen:
Die morphologische Ausprägung soll beschreibenden Charakter haben und soll nicht im Sinne einer Schweregradeinteilung verstanden werden.
Die in der Literatur bisher gebräuchliche Stadieneinteilung der Morphologie soll nicht als Maß für die Schwere der Krankheit verwendet werden. Eine Stadieneinteilung für die Beschwerden existiert bisher nicht und das Vorhandensein von "knotigem" Fettgewebe sollte nicht zur Diagnosestellung herangezogen werden. Neben den körperlichen Beschwerden können psychische Faktoren wie Gewichtszunahme, Adipositas und negative Körperakzeptanz eine Rolle spielen.
Bei der Diagnose und Verlaufskontrolle werden biometrische Messwerte wie Körpergewicht, Körpergröße, Taillen- und Hüftumfang empfohlen. Zusätzliche Messungen an den betroffenen Extremitäten können zur Therapieplanung und Verlaufskontrolle hinzugezogen werden. Der Lipohypertrophiequotient nach Herpertz kann zur Beschreibung der disproportionalen Fettverteilung verwendet werden. Die empfohlenen biometrischen Messwerte und ihre Grenzwerte sind in den folgenden Tabellen dargestellt:
Es steht keine ausreichende wissenschaftliche Evidenz dafür zur Verfügung, dass ein Lipödem mit einem erhöhten Risiko für die Entwicklung von Adipositas assoziiert ist
Kommentar: Wichtigste Änderung ist, dass die Verwendung der bisherigen Stadieneinteilung I – III nicht mehr empfohlen wird, da sie sich nur an der Silhouette und nicht am Beschwerdebild orientiert. Trotzdem sollte die Stadieneinteilung mit entsprechendem Vermerk weiterverwendet werden, da sich die ICD-Codierung und die G-BA-Richtlinie noch daran orientiert.
3. Epidemiologie
Die vorliegende Textauswahl enthält verschiedene Studien und Publikationen zur Epidemiologie des Lipödems, wobei die meisten älter als 10 Jahre sind. Es gibt keine aktuellen Studien, die den aktuellen Diagnosekriterien entsprechen. Die Prävalenz des Lipödems wird in den zitierten Werken unterschiedlich angegeben.
Eine häufig zitierte Studie stammt von Child et al. (2010), die Patientinnen einer lymphologischen Klinik in London untersuchten. Aufgrund der Untersuchung von 330 Familienmitgliedern wurde eine Prävalenz von 1:72.000 vermutet. Diese Zahl bezieht sich jedoch nur auf die ausgewählte Gruppe dieser Klinik.
Eine andere Studie von Herpertz (1997) identifizierte 15% der Patientinnen, die in einer lymphologischen Rehaklinik aufgenommen wurden, als Lipödem-Patientinnen. Marshall und Schwahn-Schreiber (2008a) beschreiben in ihrer Untersuchung zur Sonomorphologie, dass 8-17% der Patientinnen in einer Spezialpraxis als Lipödem-Betroffene identifiziert wurden.
Weitere Studien von Marshall und Schwahn-Schreiber (2008b, 2011) sowie Fife et al. (2010) geben weitere Informationen zur Definition, Symptomen und Stadien des Lipödems, jedoch werden keine weiteren Angaben zur Epidemiologie gemacht.
Rapprich et al. (2015) führten monozentrische Untersuchungen durch und stellten bei 5% der Patientinnen einer Hausarztpraxis die Diagnose Lipödem fest. Forner-Cordero et al. berichteten retrospektiv von einer Prävalenz von 18,8% zwischen 2005 und 2012 in einer Klinik.
Die Studiendaten in tabellarischer Übersicht:
Insgesamt gibt es begrenzte und ältere Daten zur Epidemiologie des Lipödems. Die genauen Prävalenzzahlen variieren je nach Studie und Patientengruppe. Weitere aktuelle und umfangreichere Forschung ist erforderlich, um ein genaueres Bild über die Verbreitung dieser Erkrankung zu erhalten.
Kommentar: Etwas mehr Studiendaten, aber im wesentlich keine Änderung zur alten Leitlinie.
4. Kompressionstherapie beim Lipödem
Die Kompressionstherapie wird als Teil der Standardbehandlung für das Lipödem empfohlen. Sie zielt darauf ab, Schmerzen und andere subjektive Symptome zu reduzieren. Die Therapie kann mit medizinischen Kompressionsstrümpfen, Kompressionsverbänden und medizinisch adaptiven Kompressionssystemen durchgeführt werden.
Studien haben gezeigt, dass die Kompressionstherapie in Kombination mit Bewegung die Schmerzen und Hämatomneigung bei Lipödem reduzieren kann. Sie kann auch die Ödembildung und -reduktion positiv beeinflussen, wenn das Lipödem mit anderen Ödemen kombiniert ist.
Bei der Auswahl des Kompressionsmaterials sollten das Alter der Patienten, der Zustand der Haut, Muskulatur und des Bindegewebes sowie die Beinform berücksichtigt werden. Eine enge Abstimmung zwischen Patient, Arzt, Therapeut und Versorger ist wichtig, um die beste Passform und Wirksamkeit der Kompressionsversorgung zu gewährleisten.
Je nach anatomischen Verhältnissen und Gewebeformen können flachgestrickte oder rundgestrickte medizinische Kompressionsstrümpfe verwendet werden. Flachgestrickte Strümpfe bieten eine höhere Stiffness und Biegesteifigkeit, während sich rundgestrickte Strümpfe besser an die Beinform anpassen lassen.
Der Kompressionsdruck sollte an die Lokalisation, den klinischen Befund und die Schwere der Beschwerden angepasst werden. Die niedrigste Kompressionsklasse, die eine ausreichende Symptomlinderung ermöglicht, sollte bevorzugt werden, um die Adhärenz mit der Therapie zu verbessern.
Bei der Durchführung der Kompressionstherapie sollten die Regeln der sachgerechten Durchführung beachtet werden, einschließlich der Abpolsterung von druckgefährdeten Bereichen und regelmäßiger Hautpflege, um Nebenwirkungen und Risiken zu vermeiden.
Für weitere Informationen zu Risiken und Nebenwirkungen wird auf die Leitlinie Medizinische Kompressionstherapie der Extremitäten verwiesen.
Kommentar: In der alten Leitlinie diente die Kompression vor allem der Ödemreduktion oder -prävention. In der neuen Leitlinie ist die Zielsetzung die Schmerzreduktion.
5. Lipödem und intermittierende pneumatische Kompression (IPK)
Das Kapitel behandelt die Anwendung der intermittierenden pneumatischen Kompressionstherapie (IPK) beim Lipödem. Es wird festgestellt, dass die Datenlage zu diesem Thema begrenzt ist und sich hauptsächlich auf die Anwendung der IPK an den Beinen bezieht. In der klinischen Praxis wird die IPK als unterstützende Maßnahme bei der Komplexen Physikalischen Entstauungstherapie (KPE) eingesetzt und hat sich als wirksam bei der Reduktion von Ödemen, Schmerzen und Kapillarfragilität erwiesen. Die Geräteeinstellung sollte individuell an das Schmerzempfinden der Patienten angepasst werden, und mehrstufige Ganzbein- oder Hosenmanschetten haben sich für die Behandlung der Beine bewährt. Eine Pilotstudie zur Evaluierung der KPE im Lipödem hat eine Volumenreduktion der Extremität und eine Verbesserung der Schmerzsymptomatik gezeigt. Die zusätzliche Anwendung von IPK brachte keine weiteren Verbesserungen im Volumen, kann jedoch Kosten bei der manuellen Lymphdrainage reduzieren und wird als sicher angesehen. Außerdem konnte eine Verringerung der Kapillarfragilität durch KPE und IPK nachgewiesen werden.
Kommentar: Die IPK wurde neu in die Leitlinie aufgenommen.
6. Medikamentöse Therapie
Die medikamentöse Therapie des Lipödems spielt laut den vorliegenden Empfehlungen eine geringe Rolle. Diuretika sollten nicht zur Behandlung des Lipödems eingesetzt werden, obwohl ihr Einsatz bei Lipödem Patientinnen aus internistischen Gründen möglich ist. Es gibt keine systematisch erhobenen Daten oder konkrete Vorschläge zur medikamentösen Therapie des Lipödems. In einigen Übersichtsarbeiten werden beta-adrenerge Agonisten, Kortikosteroide, Flavonoide und Selen als potenzielle Optionen diskutiert, jedoch ohne detaillierte Indikationsstellung oder Dosierung. Eine Therapie mit Diuretika wird kritisch betrachtet aufgrund möglicher negativer Auswirkungen wie Ödem Symptomatik, Kaliummangel und renaler Salz- und Wasserretention.
Für die Schmerztherapie beim Lipödem kann eine medikamentöse Behandlung in Betracht gezogen werden, insbesondere in der initialen Therapiephase oder bei besonderer Befundverschlechterung. Allerdings wird darauf hingewiesen, dass diese Behandlungsmethode in der Regel wenig wirksam ist. Untersuchungen zu wirksamen medikamentösen Schmerztherapien beim Lipödem existieren nicht, doch als mögliche Ursachen der Schmerzen werden Entzündungen und Sauerstoffmangel vermutet.
Es wird empfohlen, Medikamente, die mit Gewichtszunahme und/oder Ödembildung in Verbindung stehen, unter Berücksichtigung des Nutzen-Risiko-Verhältnisses zu verschreiben und mögliche Risiken zu vermeiden.
Kommentar: Das Kapitel wurde neu in die Leitlinie aufgenommen, um klarzustellen, dass die medikamentöse Therapie keinen Stellenwert hat und um der ungeeigneten, aber häufig durchgeführten Therapie mit Diuretika entgegenzuwirken.
7. Physiotherapie des Lipödems
Das Kapitel beschäftigt sich mit der Physiotherapie des Lipödems und verschiedenen Therapiemöglichkeiten zur Schmerzreduktion. Es wird darauf hingewiesen, dass die manuelle Lymphdrainage in Kombination mit anderen Therapietechniken, wie zusätzlicher Lymphdrainage und Bewegung, zur Behandlung von Schmerzen eingesetzt werden kann. Die manuelle Lymphdrainage hat nachgewiesene Effekte auf die Schmerztoleranz und -schwelle. Die Anwendung der Vibrationsplatte kann ebenfalls zur Erhöhung der Druckschmerzschwelle beitragen.
Es gibt keine ausreichende Evidenz für die alleinige Anwendung der Manuellen Lymphdrainage beim Lipödem. Studien haben jedoch gezeigt, dass die Kombination von Manueller Lymphdrainage mit anderen Therapietechniken, wie der Komplexen Physikalischen Entstauungstherapie (KPE) und Übungsprogrammen, signifikante Verbesserungen in Bezug auf Schmerzreduktion und Volumenreduktion erzielen kann.
Das aerobe Training, Dehnung und moderates Krafttraining haben ebenfalls positive Auswirkungen auf die Schmerzreduktion beim Lipödem gezeigt. Studien haben gezeigt, dass Bewegung Entzündungen im Fettgewebe reduziert und depressive Episoden mildert. Es wurden auch positive Effekte der Massage-Therapie auf Schlaf und Schmerzreduktion in anderen Schmerzsyndromen wie Fibromyalgie, Verbrennungen und Migräne festgestellt.
Es sollte jedoch beachtet werden, dass es im Zusammenhang mit dem Lipödem keine spezifischen vergleichenden Studien zu diesen Therapiemethoden gibt. Dennoch deuten die vorliegenden Informationen darauf hin, dass eine Kombination von verschiedenen Therapietechniken, einschließlich Manueller Lymphdrainage, Bewegung und Massage, zur Schmerzreduktion und Verbesserung der Lebensqualität bei Lipödem Patientinnen beitragen kann. Weitere Forschung ist erforderlich, um die Effektivität verschiedener Therapien zu bestätigen und neue Ansätze zu entwickeln.
Kommentar: Die physikalische Therapie ist weiterhin eine wichtige Säule in der Lipödem-Therapie. Allerdings wurde die MLD schon deutlich herabgestuft auf eine „kann“-Empfehlung, wenn die Kompression nicht toleriert wird oder nicht ausreichend wirksam ist. Und sie ist eine „sollte“-Empfehlung bei der Verbesserung der Lebensqualität.
8. Psychosoziale Therapie
Das Kapitel behandelt psychosoziale Aspekte in Bezug auf Lipödem und Adipositas. Es wird darauf hingewiesen, dass psychosoziale Faktoren in die Diagnostik und Therapie des Lipödems einbezogen werden sollten. Frauen mit Lipödem leiden oft unter psychischen Störungen wie Depression, Essstörungen und posttraumatischen Symptomen. Studien zeigen, dass Lipödem Patientinnen signifikant höhere physische, emotionale und soziale Beeinträchtigungen im Vergleich zur Normalbevölkerung haben. Psychosoziale Belastungen und Störungen können auch das Schmerzerleben beeinflussen. Adipositas ist häufig mit Lipödem verbunden und kann zu weiteren psychischen Belastungen führen. Es besteht ein Zusammenhang zwischen psychischer Belastung, Schmerzwahrnehmung und chronischem Schmerz. Die Informationen über die Krankheit haben Einfluss auf das Schmerzerleben und das Arzt-Patientinnen-Verhältnis. Psychosoziale Therapieansätze wie Patientenschulung und der Abbau von katastrophisierenden Gedanken können zur Schmerzlinderung beitragen.
Kommentar: Das Kapitel wurde neu in die Leitlinie aufgenommen.
9. Selbstmanagement
Das Kapitel behandelt das Thema Selbstmanagement im Kontext der Gesundheitskompetenz. Empfehlungen betonen die Bedeutung effektiven Selbstmanagements, das die Patientinnen zur aktiven Rolle ermutigt und die Erhöhung der Selbstwirksamkeit fördert. Unterstützung und positive Verstärkung seitens der Behandler spielen eine wichtige Rolle. Es wird auch definiert, dass Selbstmanagement die Fähigkeit Betroffener beinhaltet, ihr eigenes Leben und ihre Entwicklung selbst in die Hand zu nehmen. Es umfasst Aspekte wie Motivation, Zielsetzung, Planung, Zeitmanagement, Organisation und Feedback. Selbstmanagement wird von ähnlichen Konzepten wie Gesundheitskompetenz und Empowerment abgegrenzt. Die alleinige Informationsvermittlung ohne Einbezug von Selbstmanagement-Strategien ist nicht effektiv. Es wird betont, dass wissenschaftlich fundierte Informationen über die Erkrankung wesentlich sind, um ein erfolgreiches Selbstmanagement aufzubauen, während Fehlinformationen zu einer Verschlechterung des Erkrankungsverlaufs führen können. Problemlösestrategien und die Erhöhung der Selbstwirksamkeit spielen eine zentrale Rolle bei Selbstmanagement-Ansätzen. Sowohl Behandler als auch Patientinnen können Maßnahmen ergreifen, um Selbstmanagement zu fördern. Es wird darauf hingewiesen, dass die Motivation und das Vertrauen in die eigenen Fähigkeiten entscheidend für Verhaltensänderungen im Sinne des Selbstmanagements sind. Selbstmanagement-Programme können bei chronischen Erkrankungen zur Verbesserung des Gesundheitszustands und der Lebensqualität beitragen. Es wird darauf hingewiesen, dass spezifische Angebote für die Erkrankung Lipödem noch begrenzt sind.
Kommentar: Das Kapitel wurde neu aufgenommen. Eine wichtige Rolle spielen hier auch die Selbsthilfe-Gruppen.
10. Psychotherapie
Psychische Erkrankungen + Lipödem
Am 22.01.2024 wurde die neue Leitlinie Lipödem veröffentlicht. Im Rahmen dessen gibt es auch eine Aktualisierung und Erneuerung im Bereich der Psychosozialen Therapie.[1]
[1] Quelle: https://register.awmf.org/assets/guidelines/037-012l_S2k_Lipoedem_2024-01.pdf S. 57 ff
Hinsichtlich der Säulen der Behandlung des Lipödems soll daher nun auch der psychosoziale Bereich in den Fokus der Aufmerksamkeit und in eine umfassende Behandlung integriert werden.
Die neue Leitlinie besagt, dass psychische Erkrankungen und die Symptome einen Einfluss auf die Lebensqualität von Lipödempatienten:innen hat. Hierzu sollen zukünftig auch entsprechende psychische Diagnosen (z.B. Depressions – und Angsterkrankungen, Essstörungen o.ä.) abgefragt bzw. ggfls. weitere Behandlungsoptionen eingeleitet werden.
Deutlich wird jedoch auch, dass das Lipödem nicht die Ursache psychischer Beschwerden sind, sondern vielmehr diese sich dadurch verschlechtern können. (vgl. Czerwinska et. al. 2021; Erbacher and Bertsch 2020)
Psychische Belastungen und chronischer Schmerz:
Bei zahlreichen „Schmerzerkrankungen“ ist ein Zusammenhang zwischen psychischer Belastung und Schmerzwahrnehmung bereits gut beschrieben (Baerwald et al. 2019; Bischoff et al. 2016; Linsmayer et al. 2019; Tegethoff et al. 2015; Viana et al. 2018; AWMF – S – 2 Leitlinie S. 59 ff).
Bei lipödemerkrankten Frauen spielen nicht selten körperliche und psychische Faktoren eine bedeutsame Rolle. Daher ist es um so bedeutsamer, in der Behandlung des Lipödems auch entsprechende Faktoren psychischer Belastungen zu analysieren und in die Behandlung zu integrieren.
Hilfestellung für die Praxis: Psychosoziale Therapieansätze
Natürlich stellen sich viele Behandler:innen aber auch Betroffene nun die Frage, was Sie tun können, damit es zu einer Schmerzlinderung kommen kann.
Hierzu gibt es folgende Hinweise in der Leitlinie:
- Dekatastrophisierung
- Abbau der Angst vor Schmerzen und Bewegung
- Vermittlung von Kontrolle und Sicherheit in Bezug auf die Schmerzen und deren Verlauf
- Behandlung von (schmerzassoziierten) Depressionen
- Fokussierung lebensqualitäterhöhender Inhalte (weg von dem Fokus des Schmerzes)
- Erwartung einer Schmerzlinderung
Hierzu gibt es natürlich unterschiedliche Hilfestellungen und Empfehlungen werden u.a. für die Kognitive Verhaltenstherapie, aber auch Acceptance and Committment Therapie (CBT) sowie EMDR (Eye Movement Desensitization and Reprocessing) ausgesprochen.
Die Leitlinie empfiehlt entsprechende Ansätze in die Behandlung beim Lipödem zu integrieren. Doch in der Praxis ist das derzeit noch nicht so einfach zu finden und muss erst noch auf – und ausgebaut werden.
Nun aber einmal ganz konkret:
Wo finde ich Hilfe, wenn ich unter einer psychischen Erkrankung leide?
Über das derzeitige kassenärztliche System stehen Patienten:Innen derzeit drei unterschiedliche psychotherapeutische Verfahren zur Verfügung, die von der Krankenkasse bezahlt werden. Dazu zählen folgende Verfahren:
- Verhaltenstherapie
- Tiefenfundierte Therapie
- Neu seit dem 1. Juli 2020 auch die systemische Therapie.
In einer Verhaltenstherapie werden Ansätze der CBT häufiger zu finden zu sein. EMDR kann in allen Verfahren eingesetzt werden, sofern der Psychotherapeut/ die Psychotherapeutin entsprechend ausgebildet ist.
(!) Ehrlicherweise müssen wir jedoch sagen, dass aktuelle viele Patienten:innen, die an einer psychischen Erkrankung leiden und eine Psychotherapie absolvieren möchten, 5 Monate und länger auf einen entsprechenden Psychotherapieplatz warten. Das soll jedoch nicht entmutigen, sondern ganz im Gegenteil:
Versicherte können sich direkt an Therapeutinnen oder Therapeuten oder an die Terminservicestelle (TSS) der jeweiligen Kassenärztlichen Vereinigung wenden, die unter der bundesweit einheitlichen Telefonnummer 116117 täglich rund um die Uhr telefonisch erreichbar sein müssen sowie zusätzlich auch digital über die Internetseite www.116117.de oder über die App 116117.app verfügbar sind und nach einem sogenannten Erstgespräch fragen. [1]
Ob sich dann eine Psychotherapie direkt anschließen kann, ist jedoch ungewiss.
Manchmal können auch die eigenen Krankenkassen Auskunft darüber geben, ob sie einen freien Therapieplatz finden/ zur Verfügung stellen können. Meistens haben Krankenkassen auch entsprechende Informationen auf ihrer Website.
Informationen zu den unterschiedlichen Psychotherapieverfahren finden Sie auf der Seite des Gemeinsamen Bundesausschusses:
https://www.g-ba.de/themen/psychotherapie/
11. Ernährung und Gewichtsmanagement
Das Kapitel behandelt Empfehlungen und Erkenntnisse bezüglich der Ernährung und dem Gewichtsmanagement bei Lipödem. Hier sind die wichtigsten Punkte der Zusammenfassung:
- Die Aufklärung über die negativen Auswirkungen von Adipositas auf das Lipödem und die Bedeutung einer gesunden Ernährung und eines aktiven Lebensstils wird empfohlen.
- Patientinnen mit Lipödem und Übergewicht sollen darüber informiert werden, dass Gewichtsreduktion auch das Beinvolumen reduzieren kann.
- Ernährung und Gewichtsmanagement sind wichtig, um Mobilität, Funktionalität und das Fortschreiten der Krankheit zu beeinflussen.
- Die Therapie von Übergewicht und Adipositas sollte in das Gesamtkonzept der Lipödem Therapie einbezogen werden.
- Eine Gewichtsreduktion bei Adipositas erfordert eine Kombination aus Ernährung, Bewegung und möglicherweise verhaltenstherapeutischen Maßnahmen.
- Adäquate Proteinversorgung ist wichtig, um den Verlust von Muskelmasse während der Gewichtsreduktion zu minimieren.
- Kurzfristige Diäten sollten vermieden werden, stattdessen wird eine langfristige Umstellung auf eine individuell angepasste, gesunde Ernährungsweise empfohlen.
- Die Aufklärung über das Krankheitsbild und die Bedeutung eines gesunden Lebensstils soll frühzeitig erfolgen, um frustrane Diätversuche und Essstörungen zu vermeiden.
- Die Ernährungsgewohnheiten können den Blutzucker- und Insulinspiegel sowie lipogene und inflammatorische Prozesse beeinflussen.
Das Kapitel behandelt außerdem spezielle Ernährungsformen für Menschen mit Lipödem. Es werden verschiedene Ernährungsansätze diskutiert, die darauf abzielen, entzündliche Prozesse zu reduzieren und Symptome zu lindern.
- Eine mediterrane Ernährung mit antiinflammatorischen Eigenschaften wird empfohlen, ebenso wie eine ketogene Ernährung, die sowohl gewichtsreduzierende als auch entzündungshemmende Effekte haben kann.
- Es gibt Fallberichte und Studien, die positive Ergebnisse durch diese Ernährungsweisen für Lipödem Patienten zeigen, wie eine Verringerung des Fettgewebes, Verbesserungen der Lebensqualität, Schmerzreduktion und eine Steigerung der körperlichen Fähigkeiten.
- Die ketogene Ernährung wird als vielversprechende Therapieform beim Lipödem angesehen und soll weiter erforscht werden.
- Studien weisen auch darauf hin, dass eine ketogene Ernährung die Inflammation effektiver bekämpfen oder vermeiden kann.
- Weitere Untersuchungen zeigen positive Effekte einer Low-Carb-High-Fat-Ernährung auf die Körperzusammensetzung und Lebensqualität von Lipödem Patientinnen.
- Es gibt auch Hinweise darauf, dass eine ketogene Ernährung Schmerzen reduzieren kann.
Allerdings ist die Anzahl der Studien noch begrenzt, und weitere Forschung ist erforderlich, um die Effektivität und Sicherheit dieser Ernährungsansätze bei Lipödem zu bestätigen.
Kommentar: Das Kapitel wurde neu aufgenommen, da es dazu mittlerweile eine Reihe von neueren Studien gibt.
12. Bariatrische Therapie
Das Kapitel beschäftigt sich mit dem Stellenwert der bariatrischen Therapie bei der Behandlung von Patientinnen mit Lipödem. Die Empfehlungen legen nahe, dass die Entscheidung für einen bariatrischen Eingriff gemäß der S3-Leitlinie "Chirurgische Therapie der Adipositas und metabolischen Erkrankungen" getroffen werden sollte. Dabei sollte die Waist-Height-Ratio berücksichtigt werden, da der alleinige Body-Mass-Index (BMI) bei deutlicher Disproportion möglicherweise keine aussagekräftigen Ergebnisse liefert.
Bei Patientinnen mit Lipödem und einem BMI von ≥40 kg/m2 sollte eine bariatrische Operation zur Gewichtsabnahme und Verminderung des Beinvolumens in Betracht gezogen werden. Bei einem BMI von ≥35 kg/m2 bis <40 kg/m2 und mindestens einer weiteren Adipositas-assoziierten Erkrankung kann ebenfalls ein bariatrischer Eingriff zur Gewichtsreduktion und Beinvolumenreduktion erwogen werden. Es sollte dabei auch die WHtR herangezogen werden.
Die verfügbare Datenlage zur bariatrischen Therapie beim Lipödem ist begrenzt. Es gibt jedoch Metaanalysen, die einen signifikanten und anhaltenden Vorteil der bariatrischen Chirurgie im Vergleich zur konservativen Therapie hinsichtlich Gewichtsverlust, Remission von Typ-2-Diabetes und Verbesserung der Lebensqualität zeigen. Nebenwirkungen wie Eisenmangelanämie und Reoperationen wurden ebenfalls dokumentiert.
Langzeitdaten aus randomisierten Studien zur bariatrischen Chirurgie beim Lipödem fehlen, aber Langzeitdaten aus einer großen prospektiven Kohortenstudie deuten auf einen fortbestehenden Vorteil der bariatrischen Chirurgie hin. Es wird auch darauf hingewiesen, dass bei der Bewertung eines bariatrischen Eingriffs die disproportionale Verteilung bei Patientinnen mit Lipödem und das möglicherweise verringerte metabolische Risiko berücksichtigt werden sollten.
Es gibt keine randomisiert kontrollierten Studien zur bariatrischen Chirurgie bei Patientinnen mit Lipödem, aber eine retrospektive Kohortenstudie zeigt, dass Patientinnen mit Lipödem nach bariatrischer Chirurgie einen ähnlichen Gewichtsverlust wie übergewichtige Kontrollen erreichen können. Es wird jedoch darauf hingewiesen, dass einige Fallberichte auf Limitationen der bariatrischen Chirurgie mit gleichbleibendem Beinvolumen trotz Gewichtsverlust hinweisen.
Die vorliegende Evidenz wird in verschiedenen Leitlinien zusammengefasst und bewertet, wobei ein Body-Mass-Index von 40 kg/m2 als Indikation für eine bariatrische Chirurgie unabhängig von Begleiterkrankungen empfohlen wird. Bei einem BMI von ≥35 kg/m2 bis <40 kg/m2 wird eine Indikation zur bariatrischen Chirurgie in Anwesenheit von Adipositas-assoziierter Begleiterkrankungen gesehen.
Es gibt begrenzte Daten zur Symptomatik des Lipödems nach bariatrischer Chirurgie, die auf eine Schmerzpersistenz trotz guter Gewichtsabnahme hinweisen.
Es liegen keine Daten zur Art der bariatrischen Operation vor, sodass keine Empfehlung in Bezug darauf gegeben werden kann.
Kommentar: Das Kapitel wurde neu in die Leitlinie aufgenommen, da viele Betroffene auch unter einer Adipositas leiden und hier ein Leitlinien-gerechte Empfehlung bisher fehlte. Es fehlen Empfehlung zur Reduktion überschüssiger Haut. Dazu sei aber auf die Leitlinie zur Adipositas verwiesen.
13. Operative Therapie des Lipödems
Die operative Therapie des Lipödems besteht hauptsächlich aus der Liposuktion, einer Fettabsaugung, die zur nachhaltigen Reduktion des Unterhautfettgewebes eingesetzt wird. Die Leitlinien empfehlen die Liposuktion bei Lipödemen an den Beinen und Armen, wenn konservative Therapien keine Besserung bringen oder Komplikationen wie Schmerzen, Mobilitätseinschränkungen oder Folgeerkrankungen auftreten. Die Indikation soll sich nicht mehr an der herkömmlichen Stadieneinteilung orientieren, sondern an den Symptomen, vor allem an den Schmerzen, da es keine Korrelation zwischen der Schwere der Symptomatik und der bisherigen Stadieneinteilung gibt. Die Technik sollte gewebe- und lymphgefäßschonend sein und kann unter örtlicher Betäubung mit Tumeszenz-Lokalanästhesie oder Vollnarkose durchgeführt werden. Die empfohlenen Methoden sind die Liposuktion mit vibrierenden Kanülen (PAL = power assisted liposuction) oder die Wasserstrahl-Methode (WAL = waterjet assisted liposuction). Eine präoperative Entstauungstherapie wird nur bei klinischem Ödem Nachweis empfohlen. Nach der Liposuktion sollte eine physikalische Entstauungstherapie durchgeführt werden, und die Patientinnen sollten weiterhin konservativ behandelt werden. Die Liposuktion kann Schmerzen lindern, die Lebensqualität verbessern und andere Beschwerden wie Hautschäden und Bewegungseinschränkungen reduzieren. Die Erfolgsquote der Liposuktion ist hoch, während die Komplikationsrate relativ niedrig ist.
Kommentar: Keine wesentliche Änderung gegenüber der alten Leitlinie. Wichtig ist die Betonung darauf, dass die Liposuktion für alle Stadien empfohlen wird und dass die Indikation außer in der Verbesserung der Mobilität vor allem in der Beschwerdereduktion liegt. Empfehlungen zur Technik und Vorgehensweise wurden spezifiziert. Neu aufgenommen wurde auch die Bewertung der Risiken nach den Studiendaten.




